
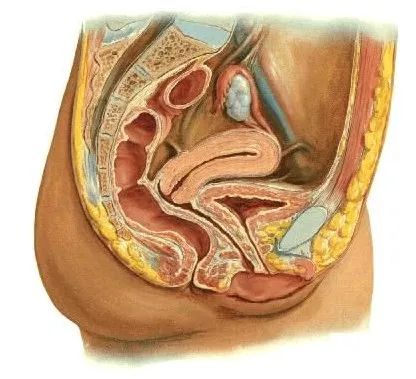
女性盆底功能障碍性疾病(PFD):盆底支持组织因退化、损伤所致松弛而引发的一类功能障碍性疾病。
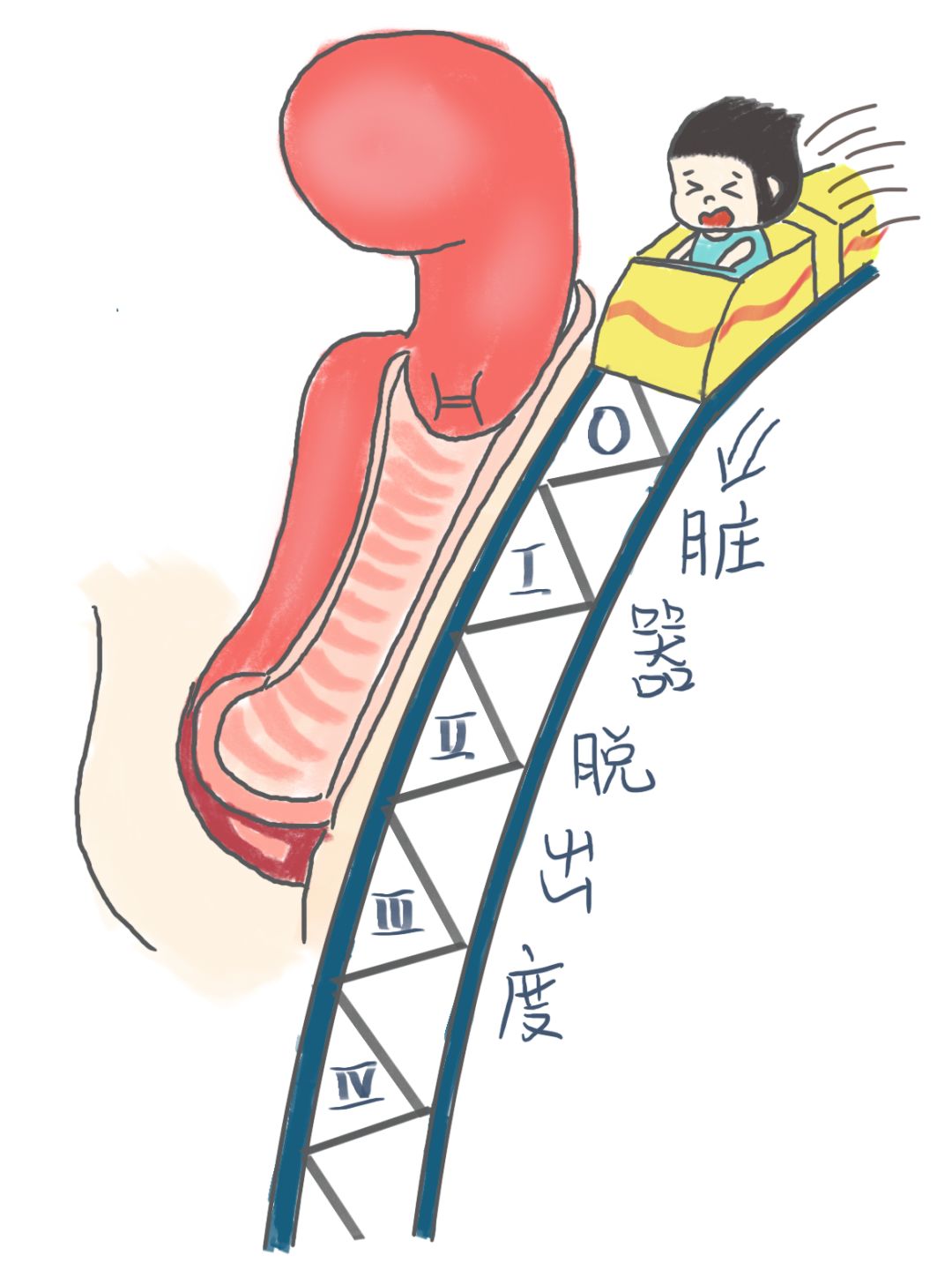
盆腔脏器脱垂:当盆底肌和筋膜以及子宫韧带因损伤而发生撕裂,或其他原因导致张力减低时,可发生子宫及其相邻膀胱、直肠的移位即盆腔脏器脱垂。
盆底“三腔室”系统
前盆腔:阴道前壁、膀胱、尿道、尿道外韧带、耻骨尿道韧带
中盆腔:阴道顶部、子宫、盆腔腱弓筋膜、耻骨宫颈筋膜
后盆腔:阴道后壁、直肠、宫骶韧带、直肠阴道筋膜、会阴体
盆底支持缺陷引发疾病
前盆腔缺陷:阴道前壁膨出、膀胱、尿道脱垂
中盆腔缺陷:子宫脱垂、阴道穹窿膨出
后盆腔缺陷:阴道后壁膨出、直肠脱垂、肠疝
损伤发生过程:受损细胞发生生物化学变化——细胞电生理特性改变——组织生物力学变化——盆腹动力出现改变——盆腔脏器出现病理解剖变化——影响机体生理功能——临床出现系列症状。
盆腔器官脱垂的评估方法
首先,康复师应详尽询问病史,并重视病人的主诉,也可采用问卷的方式,以提高问诊的客观性和准确性。
询问病史内容包括有无慢性呼吸系统疾患、习惯性便秘、肥胖等腹压增高和认知能力下降情;既往孕产史、分娩方式、难产情况、最大胎儿体重;出现的症状的病程长短、与分娩的关系、生活方式和卫生方式、有无盆腔手术史等。
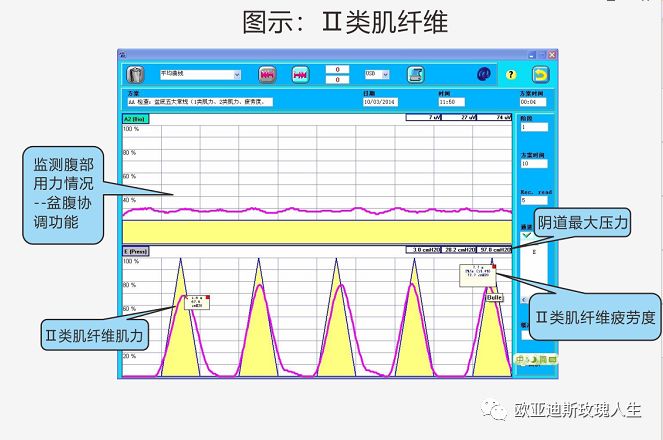
妇科检查包括检查患者会阴中心腱张力是否良好、POP-Q、肛门反射是否存在、漏尿情况是否出现等。盆底肌评估则包括评估I类肌纤维的肌力与疲劳度、II类肌纤维的肌力与疲劳度、阴道最大压力以及肌电位的情况。

盆腔器官脱垂的非手术治疗方法
对于无症状性盆腔脏器脱垂的患者,应该首先考虑心理疏导和教育。对于轻中度盆腔脏器脱垂的患者,目前临床上普遍应用的物理康复治疗方式主要包括行为干预治疗、行为指导训练、盆底电刺激、生物反馈治疗以及药物治疗等。
Kegel训练
1948年由美国医生Arnold Kegel所提出,又称缩肛运动,是主动的盆底康复方法,以锻炼提肛肌群为主。盆底肌是骨骼肌,可通过Kegel主动训练加强。
kegel训练方法(可供参考):
1、一类肌纤维:收缩5-10s,彻底放松5-10s;反复缩放15min,每日2-3组。
2、二类肌纤维:快速有力的收缩2s,并快速放松肌肉4-6s;反复缩放15min,每日2-3组。
阴道康复器
1985年Plvnik介绍了使用阴道康复器加强盆底肌,巩固练习的新方法。将康复器放入阴道内,利用康复器本身重量的下坠作用,迫使阴道肌肉收缩,达到肌肉锻炼的作用。
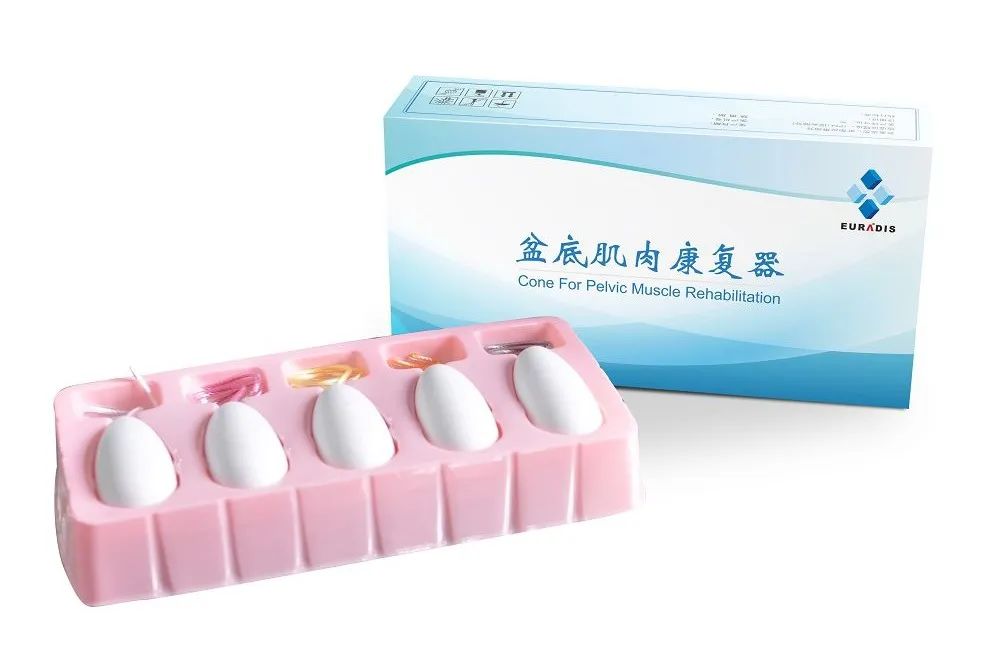
训练方法:放最轻球在阴道1分钟——经过不同的场景训练(如咳嗽、爬楼梯、跳跃),持续10分钟不脱出——加重1号;
推荐方案:每次15分钟,每天2-3次;
子宫托
美国妇产科医师学会《盆腔器官脱垂临床实践指南(2017版)》中,明确了子宫托的用法及适用人群,其作为一种有效的非手术治疗手段,适用于那些将来还有妊娠需求的存在临床症状的POP患者,也可作为具有严重临床合并症、高龄、无法耐受手术的患者姑息治疗方式,用以缓解患者的临床症状。高达92%的患者可以通过佩戴子宫托得到症状的缓解。
但与此同时,使用子宫托可能会引起阴道壁局部的血运障碍,有2%-9%的患者发生破溃。处理方式包括取出子宫托2-4周,局部使用雌激素。对于问题持续存在的患者,应该保持卫生,注意更换或准备不同型号的子宫托。
尽管佩戴子宫托也可能会发生一些罕见的并发症如瘘等,但因其低风险,安全系数高,还是推荐作为POP患者可选择的可靠的保守治疗手段。
子宫托放置成功的定义:做屏气用力动作时子宫托不会排出,并且患者在舒适,走动、坐和排便时不会感到子宫托的存在。


电刺激+生物反馈技术
正常的盆底功能依赖于完整的肌肉、结缔组织和神经分布的相互作用,是一个动态平衡系统;肌肉、神经细胞具有各自的生物电特征;应用不同组织器官的生物电特征,进行电生理诊断;应用不同频率、脉宽的电流刺激相应的组织器官,可以进行针对性治疗。

电刺激治疗的主要作用包括引导肌肉被动训练、唤醒患者的本体感受、促进局部血液循环、促进神经功能恢复并抑制膀胱逼尿肌异常收缩。其以并发症少、风险性小等优点而得到良好的患者依从性。
生物反馈技术则是通过患者主动训练肌肉,有效控制不良的盆底肌肉收缩,实现患者在指定情景下进行特定的训练,最终建立新的条件反射。
可参考治疗方案:盆腔脏器脱垂
电极位置:A1通道接治疗头置入阴道,A2接腹部电极。
治疗原理:通过电刺激唤醒盆底肌肉收缩,生物反馈对盆底肌肉纤维进行主动收缩,整体提高盆底肌收缩力,改善脏器脱垂。


生物反馈训练示意图:
生物反馈训练
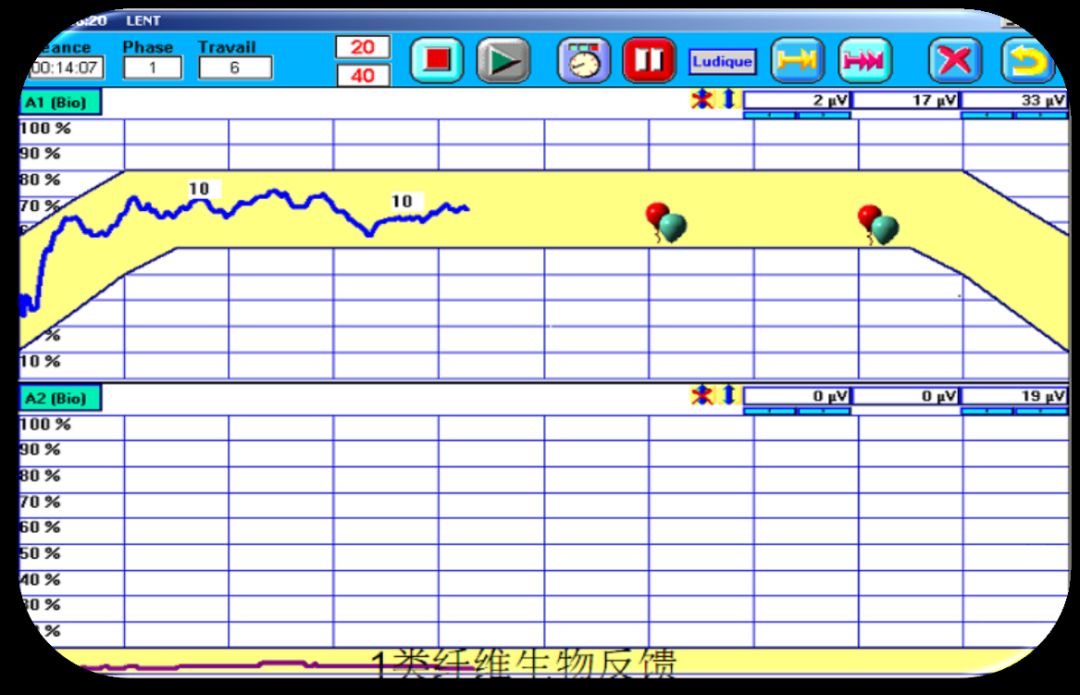
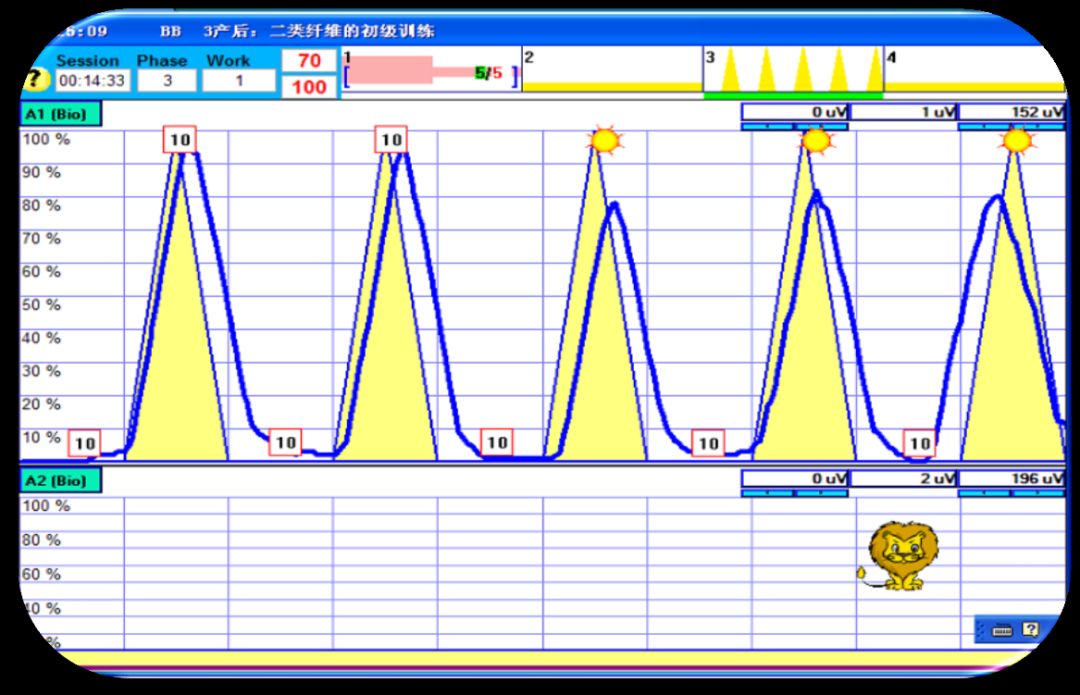
I类与II类肌纤维生物反馈
